Bactéries >
Treponema pallidum subsp. pallidum
-
Classification :
- Embranchement : Spirochaetota
- Classe : Spirochaetia
- Ordre : Spirochaetales
- Famille : Treponemataceae
-
Examen direct :
- Précoce : < 15 minutes après le prélèvement
- Très fines bactéries spiralées mobiles (mobilité caractéristique en tire-bouchon)
- Observation au microscope à fond noir
- Lésions buccales et anales : non interprétable (spirochètes commensales)
-
Culture :
- Morphologie :
- Bactérie non cultivable
-
Habitat naturel :
- Répartition ubiquitaire
- Réservoir strictement humain
-
Facteurs de virulence :
- Pas de sécrétion de toxines
- Symptomatologie due à la réponse immunitaire
-
Épidémiologie :
- Infection sexuellement transmissible chronique strictement humaine en recrudescence
- Infection syphilitique = augmentation du risque d’infection par le VIH
- Transmission :
- Voie sexuelle (majoritairement)
- Voie maternofoetale : risque majeur après 4 mois de grossesse
- Voie sanguine (exceptionnelle, non observée en France) : transfusions, transplantation d’organes
- Populations à risque :
- Usagers de drogues intraveineuses
- Pratiques sexuelles à risque
- Infection par le VIH
-
Pathogénicité :
- Agent de la syphilis : pathologie chronique d’évolution lente.
- Incubation moyenne : 14-21 jours (10 à 90 jours)
- Phases symptomatiques courtes (multiplication de la bactérie)
- Phases asymptomatiques longues (réponse immunitaire efficace) : syphilis latentes
- Phase primaire :
- Chancre : ulcération unique superficielle indolore indurée
- Localisation : génitale, anale, bucco-pharyngée (lèvres, gencives, narines…)
- Adénopathie satellite fréquente
- Guérison spontanée en 3 à 6 semaines
- Phase secondaire :
- Développement 1 à 3 mois après l'apparition du chancre
- Durée : jusqu'à 2 ans après la contamination
- Dissémination bactérienne hématogène
- Survenue de plusieurs éruptions cutanéomuqueuses : roséole syphilitique, syphilides papuleuses
- Phase tertiaire (rare) :
- Lésions : 3 à 10 ans après la phase primaire (parfois jusqu'à 20 ans)
- Développement dans 10% des cas de syphilis non traitées
- Atteintes cutanées : gommes syphilitiques (lésions dermo-hypodermiques fermes) ou tubercules syphilitiques (nodules dermo-hypodermiques rouge cuivre)
- Atteintes viscérales cardiovasculaires (insuffisance aortique, anévrysme) ou neurologiques (méningites, paralysies généralisées) principalement
- Catégorisations cliniques :
- Syphilis précoce :
- Formes primaires, secondaires et latentes < 1 an après l’infection
- Forte contagiosité
- Faible taux de séquelles neurologiques
- Syphilis tardive :
- Formes latentes > 1 an après l’infection + formes tertiaires
- Faible contagiosité
- Fort taux de séquelles neurologiques
- Syphilis congénitale :
- Plus la syphilis est récente chez la mère, plus le risque de transmission est grand
- Risque de transmission plus élevé après le 4e mois de grossesse
- Accouchements prématurés
- Mortalité in utero et périnatale
- Syphilis néonatale : mime une phase tertiaire
- Lésions cutanéomuqueuses
- Lésions viscérales : convulsions, ictère + hépatomégalie + splénomégalie, néphrite, ostéo-chondrite…
- À partir de 7 ans de vie : triade de Hutchinson (surdité + kératite interstitielle + ostéodystrophies) + atteintes viscérales de la phase tertiaire de l’adulte
- Neurosyphilis :
- Manifestation à n'importe quel stade de la maladie sauf le stade primaire
- Neurosyphilis précoce : syphilis ophtalmique, vascularite cérébrale, atteinte des paires craniennes, méningite
- Neurosyphilis tardive : tabès, gomme, paralysie générale
-
Prélèvement :
- Exsudats d’une lésion (centre de la lésion)
- Sang pour sérologie et/ou biologie moléculaire
- Biopsies (peau, tissus, placenta)
- Liquide céphalorachidien
- Liquides de ponction
- Sang de cordon
- Immunofluorescence directe : fixation du frottis sur lame, observation des spirochètes au microscope à l’aide d’anticorps anti-T. pallidum couplé à un fluorochrome
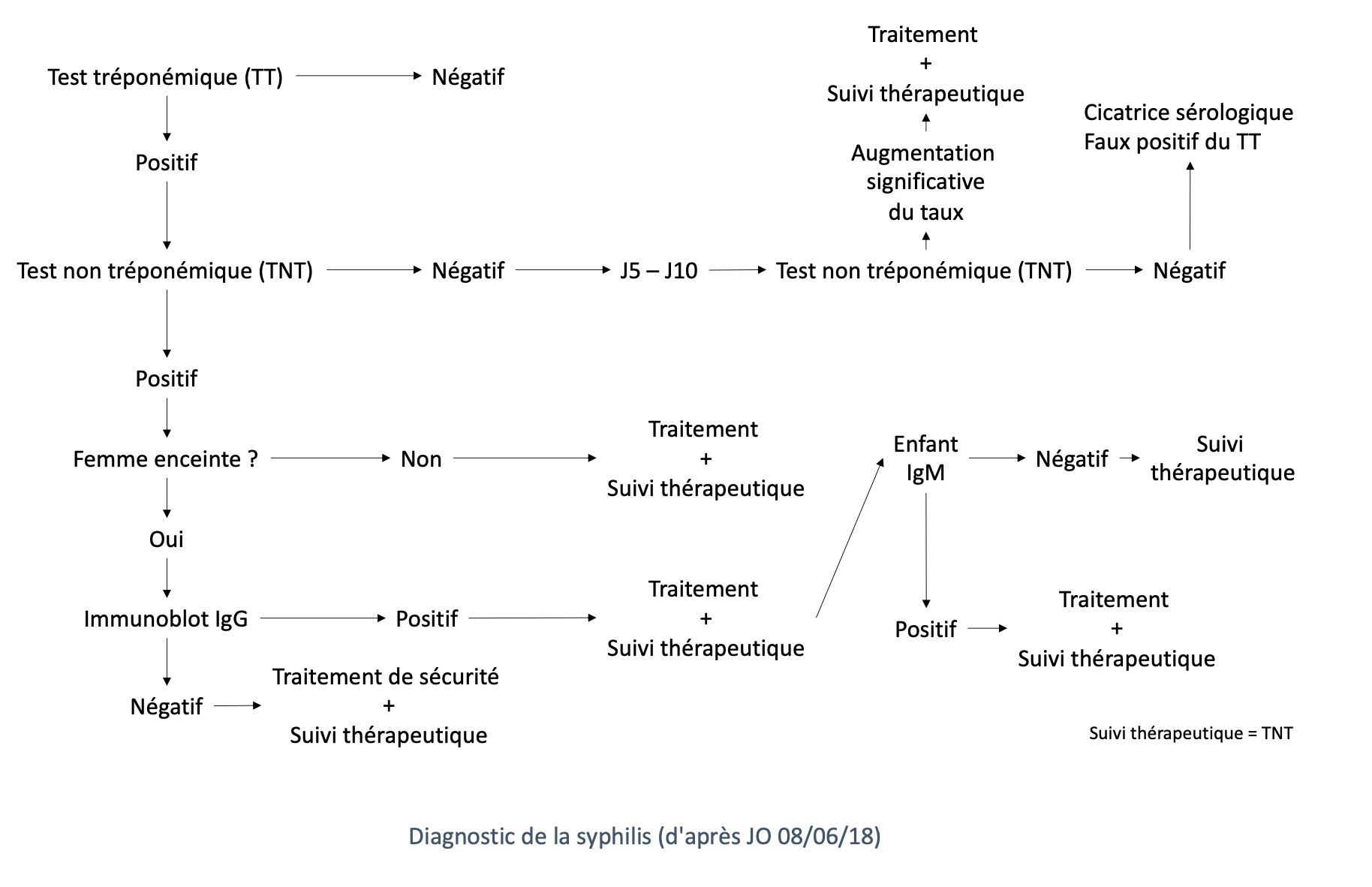
- Tests non tréponémiques (RPR, VDRL, TRUST) : détection des anticorps non spécifiques dirigés contre les cardiolipides (présents chez tous les tréponèmes)
- Tests tréponémiques (TPHA, ELISA, EIA, FTA-Abs, TP-PA, MHA-TP, CLIA, Western-Blot) : détection des IgM et IgG anti-lipoprotéines spécifiques de T. pallidum
- Cinétique des anticorps :
- Apparition des anticorps : 15 à 30 jours après la contamination
- Si traitement en phase primaire de la maladie, bien conduit :
- Apparition retardée des anticorps
- Sérologie reste négative
- Sérologie qui se négative après le traitement
- Pas de différenciation avec les anticorps dus aux tréponématoses non vénériennes
- Surveillance biologique post-traitement :
- Réalisation d'un TNT à M3, M6 et M12 post-traitement
- Objectif : diminution du TNT d'un facteur 4 à M6-M12
- Si échec, plusieurs options peuvent être discutées :
- Nouveau traitement : pénicilline G (3 injections à 1 semaine d'intervalle)
- Ponction lombaire à la recherche d'une neurosyphilis si le TNT est supérieur ou égal à 8 à M6-M12
- Immunohistochimie : immunofluorescence directe appliquée à des coupes de tissus
- Technique très sensible et spécifique
- PCR : diagnostic + sous-typage épidémiologique (laboratoires spécialisés)
- Manque de sensibilité de la PCR dans les prélèvements oculaires et LCR (persistance du génome longtemps après le traitement)
Réalisation de l'examen direct
Bactérie non cultivable
Caractéristiques antigéniques :
Caractéristiques anatomo-pathologiques :
Diagnostic direct :
-
Résistances acquises :
- Résistances acquises rapportées à la doxycycline
- Pas de résistance à la pénicilline G rapportée
- 2024 : prévalence de résistance à l'azithromycine de 78% en France (rapport CNR)
-
Traitement curatif :
- D'après les recommandations de prise en charge des personnes ayant une syphilis, HAS avril 2025.
- Syphilis précoce (évolution < 1 an) :
- 1ère intention : benzathine pénicilline G par injection intramusculaire (1 ou 2 injections)
- Alternatives : doxycycline per os (14 jours), ceftriaxone intraveineuse (10 jours)
- Syphilis tardive (évolution > 1 an ou ancienneté inconnue) :
- 1ère intention : benzathine pénicilline G par injection intramusculaire (3 injections : J1, J8 et J15)
- Alternatives : doxycycline per os (28 jours)
- Neurosyphilis, syphilis oculaire et otosyphilis :
- Nécessité d'un traitement prolongé
- 1ère intention : pénicilline G par voie intraveineuse pendant 10 à 14 jours
- Alternatives : ceftriaxone intraveineuse (10 à 14 jours), doxycycline (28 jours)
- Syphilis tertiaire et cardiovasculaire :
- 1ère intention : benzathine pénicilline G par injection intramusculaire (3 injections : J1, J8 et J15)
- Alternative : doxycycline per os (28 jours)
- Effet indésirable spécifique du traitement par pénicilline G : réaction de Jarisch-Herxheimer
- Lié à la lyse des tréponèmes par l'antibiothérapie
- Survenue dans les 24 premières heures post-injection
- Symptômes : fièvre, céphalées, myalgies, asthénie, tachycardie, troubles de la tension, épilepsie
-
Prophylaxie :
- Port du préservatif lors des rapports sexuels
- Dépistage systématique pendant la grossesse (1ère consultation avant 10 semaines d’aménorrhée)
- Surveillance clinique et sérologique ou traitement des partenaires à risques
- Dépistages fréquents chez les patients à risque (notamment VIH positifs)
Mise à jour : février 2026