Bactéries >
Listeria monocytogenes
-
Classification :
- Embranchement : Bacillota
- Classe : Bacilli
- Ordre : Caryophanales
- Famille : Listeriaceae
-
Habitat naturel :
- Bactérie ubiquitaire de l’environnement (eaux, sol, fourrages, ensilages)
- Flore commensale digestive des bovins, ovins, porcins et poulets (environ 20%)
- Flore commensale digestive de l’Homme (environ 10%)
-
Facteurs de virulence :
- Résistance dans le milieu extérieur : multiplication entre -2°C et 45°C
- Formation de biofilms
- Protéines de surface (internalisation dans les cellules hôtes et franchissement de la barrière foetoplacentaire)
- Listériolysine O (hémolysine, signalisation cellulaire)
- Polymérisation de l’actine (motilité intracellulaire + passage de cellule à cellule)
- Gènes de virulence groupés en îlots de pathogénicité
-
Épidémiologie :
- Maladie à déclaration obligatoire à l'ARS
- Surveillance microbiologique de la listériose en France : effectuée par le Centre National de Référence des Listeria (530 cas en 2023 donc 41 cas d’infections maternofoetales, en augmentation depuis 2020)
- Responsable de cas sporadiques ou plus rarement de cas groupés voire d'épidémies
- Transmission :
- Par voie digestive, origine alimentaire (produits laitiers, charcuterie, produits de la pêche) : > 99% des cas
- Transmission maternofoetale (via le sang +++ ou le passage de la filière génitale - exceptionnellement)
- Transmission interhumaine (exceptionnelle) : par voie cutanée
- Au contact d’animaux infectés (rare)
- Pics épidémiques : printemps et automne
- Mortalité des infections invasives : 20 à 30% malgré un traitement antibiotique efficace
- Populations à risque : femmes enceintes, nouveau-nés, personnes > 70 ans, sujets dont l'immunité innée et/ou cellulaire est diminée (immunosuppresseurs, corticothérapie, chimiothérapie, cancer, diabète, alcoolisme...)
-
Pathogénicité :
- Infections invasives (sujets âgés, femmes enceintes +++) :
- Bactériémies (incubation : 48h) associées à un sepsis
- Infections du système nerveux central :
- Méningites, méningo-encéphalites, encéphalites isolées, abcès cérébraux
- Atteinte du tronc cérébral (rhombencéphalite) : 20% des cas
- Infections maternofoetales :
- Incubation : 3 semaines en moyenne
- Hyperthermie + contractions +/- syndrome pseudogrippal +/- signes digestifs
- Pas de séquelles chez la mère
- Complications obstétricales : mort fœtale in utero, accouchement prématuré, infection néonatale précoce (< 1 semaine) sévère (septicémie + méningite ou atteinte disséminée abcédée avec éruption maculo-papuleuse) ou tardive (méningite isolée)
- Formes cliniques très rares :
- Formes cutanées isolées (abcès)
- Infections ostéo-articulaires
- Infections pulmonaires
- Infections urinaires
- Infections digestives (péritonites, infections biliaires)
- Gastro-entérites (patients immunocompétents) :
- Contamination alimentaire massive
- Diarrhées fébriles précédées d’une incubation de 20h en moyenne
- Toxi-infection alimentaire collective
-
Prélèvement :
- Sang pour hémocultures (à prélever quelle que soit la forme clinique)
- Placenta
- Liquide gastrique
- Prélèvement tissulaire foetopathologique
- Suppurations diverses
- Liquides de ponction dont liquide céphalorachidien
- Prélèvements oculaires
- Prélèvements ostéo-articulaires
- Formule mixte (panachée), lymphocytaire ou purulente (prédominance de polynucléaires)
- Hyperprotéinorachie
- Hypoglycorachie
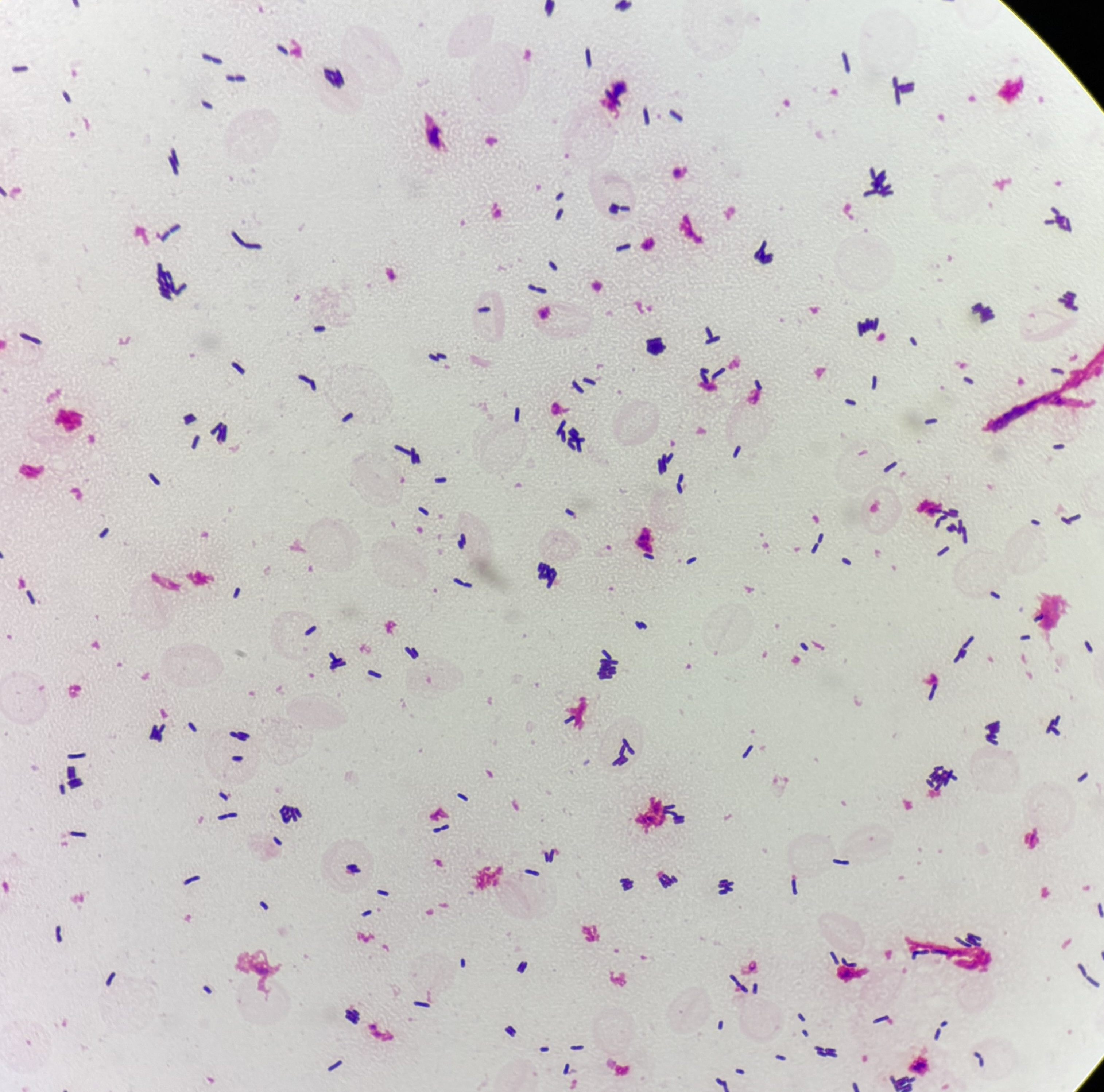
Étude du liquide céphalorachidien (si applicable) :
Réalisation de l'examen direct
-
Mise en culture :
- Bactéries non exigeantes
- Respiration : aéro-anaérobie facultative
- Milieux enrichis (géloses sang), milieux chromogènes, milieux sélectifs
- Incubation : 37°C, air ambiant
-
Identification :
- Caractéristiques antigéniques :
- Sérotypage par agglutination via des sérums antifacteurs O et H : 13 sérovars, 4 majoritaires en pathologie humaine (1/2a, 1/2b, 1/2c, 4b)
- Caractéristiques biochimiques d'orientation :
- Catalase positive
- Oxydase négative
- MALDI-TOF couplé à la spectrométrie de masse (pas de différenciation des espèces de Listeria)
- Galeries d'identification bactérienne
- Séquençage de l’ARN 16S
- PCR temps réel ou multiplex
- Typage moléculaire par PCR, MultiLocus Sequence Typing, ribotypage… (réservé au Centre National de Référence)
- Sérodiagnostic non recommandé
-
Résistances naturelles :
- Céphalosporines de 3ème génération
- Clindamycine
- Sulfonamides
- Acide nalidixique
- Fosfomycine
- Tétracyclines
- Rifampicine
- Chloramphénicol
- Kanamycine
- Streptomycine
- Triméthoprime
- Gentamicine (exceptionnellement)
Résistances acquises :
-
Traitement curatif :
- 1ère intention : association amoxicilline + gentamicine (pendant 2 à 3 semaines selon la localisation de l’infection)
- 2ème intention : cotrimoxazole
-
Prophylaxie :
- Maitrise de la contamination de l’environnement
- Maitrise de la contamination à tous les stades de la chaine alimentaire : pasteurisation, irradiation
- Recommandations alimentaires :
- Séparation et emballage des produits crus dans le réfrigérateur (viandes, légumes)
- Température optimale d’un réfrigérateur : 4°C +/- 3°C
- Lavage des mains et des surfaces de préparation avant et après manipulation de denrées alimentaires
- Lavage minutieux des légumes avant consommation
- Cuisson suffisante des aliments d'origine animale
- Respect des dates limites de consommation
- Conserver les restes pendant 3 jours maximum
- Aliments à éviter chez la femme enceinte : fromages au lait cru à pâte molle dont fromage râpé, croûtes de fromages, charcuterie, poissons fumés, graines germées crues (exemple : graines de soja)
- Respect des bonnes pratiques d'hygiène hospitalière
Mise à jour : août 2025